طبق ICD 10، کد سرطان تیروئید C73. این اوست که یک بیماری بدخیم را رمزگذاری می کند که یکی از مهم ترین غدد بدن انسان را تحت تأثیر قرار می دهد. در نظر بگیرید که این بیماری چه ویژگی هایی دارد، چگونه می توانید آن را تشخیص دهید، چه رویکردهایی برای درمان وجود دارد. بیایید به این نکته نیز توجه کنیم که چرا این مشکل در پزشکی مدرن بسیار مرتبط است.
اطلاعات عمومی
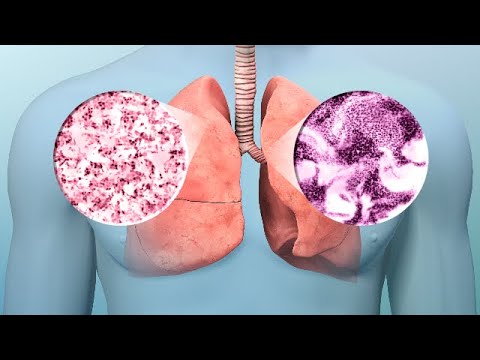
غده تیروئید اندامی پروانه ای شکل است که ناحیه ی موضعی آن قسمت جلویی گردن است. این غده یکی از بلوک های سیستم غدد درون ریز انسان است. این غده مسئول تولید تعدادی از هورمون های حیاتی است. یکی از آنها (تری یدوتیرونین) به بدن فرصت رشد و نمو می دهد. تیروکسین، تولید شده توسط این غده، برای سرعت طبیعی فرآیندهای متابولیک ذاتی در بدن ما ضروری است. در نهایت، غده کلسی تونین تولید می کند که نحوه مصرف کلسیم در بدن را کنترل می کند.
ثبت شده با عنوان C73 (کد ICD 10)، سرطان تیروئید یک فرآیند بدخیم است که در بافتهای ارگانیک تشکیلدهنده اندام قرار دارد. دردر یک تومور سرطانی، رشد سلولی با مکانیسمهای استاندارد کنترل نمیشود و تقسیم سلولی با هیچ چیز تنظیم نمیشود.

ارتباط موضوع
ورودی C73 (کد سرطان تیروئید مطابق با ICD 10) به طور متوسط هر دهم نفری است که از فرآیند تومور در این اندام رنج می برد. درصد اصلی (حدود 9 مورد از هر 10 مورد) روی نئوپلاسم های خوش خیم است. بیشتر اوقات، این بیماری در زنان ایجاد می شود - تا سه چهارم قربانیان سرطان متعلق به او هستند. در نیمه زن بشریت، این بیماری پنجمین بیماری شایع است. همانطور که دانشمندانی که آمار پزشکی را مطالعه کردند دریافتند، در بین زنان بالای 20 سال، اما زیر 35 سال، این نوع سرطان شایع ترین است.
همانطور که از آمارهای مبتنی بر استفاده از رمز C73 (کد ICD 10 برای سرطان تیروئید) مشاهده می شود، این مشکل واقعاً برای جامعه مدرن مرتبط است. البته هر فردی که مشکوک به بیماری باشد و یا به طور دقیق تشخیص داده شده باشد، نگران این موضوع است که قابل درمان است. به گفته متخصصان، در حالت کلی سرطان قابل درمان است. همانطور که گزارش های اطلاعاتی نشان می دهد، در میان سایر بیماری ها در زمینه انکولوژی، اگر درمان به موقع و به درستی شروع شود، یکی از بهترین نتایج را دارد. بهترین پیش آگهی در افرادی است که در مرحله اولیه بیماری تشخیص داده شده است و در زمانی که بیماری در مرحله اول یا دوم بوده موفق به شروع درمان شده اند. اگر پیشرفت به تشکیل متاستاز رسیده است، وضعیتبسیار دشوارتر می شود.
درباره دسته بندی
در بالا کد تشخیص ICD (C73) بود. ICD 10 یک طبقه بندی پذیرفته شده بین المللی از بیماری هایی است که در انسان ایجاد می شود. این سیستم طبقهبندی مرتباً بررسی میشود و ده موجود در نام نشاندهنده شماره نسخه فعلی است، یعنی نسخه دهم امروز رایج است. طبقه بندی کننده در پزشکی در بسیاری از کشورها پذیرفته شده است و برای تعیین و رمزگذاری تشخیص استفاده می شود. این سیستم توسط WHO ایجاد شده است و برای استفاده در همه جا توصیه می شود.
C73 کد تشخیص ICD است که یک تشکیل بدخیم را که در غده تیروئید ظاهر شده است رمزگذاری می کند. کارشناسان خاطرنشان می کنند که این بیماری، همانطور که در بالا ذکر شد، بیشتر در زنان مشاهده می شود.

مشکل از کجا آمد
سرطان تیروئید بیماری است که در حال حاضر علت آن برای دانشمندان ناشناخته است. در موارد نادر، می توان دقیقاً آنچه را که انکولوژی را تحریک کرد، فرموله کرد، اما این یک استثنا است تا یک قاعده. مشخص شده است که انواع خاصی از بیماری ها توسط دگرگونی های ژنتیکی در سطح سلولی شروع می شوند.
عوامل افزایش خطر برای انسان شناسایی شده است. اولین و اصلی ترین مورد جنسیت است. زنان بیشتر مستعد ابتلا به این بیماری هستند، خطر برای نمایندگان این جنس سه برابر بیشتر از ویژگی مردان است.
ثابت شده است که رشد سرطانی می تواند به طور غیرقابل پیش بینی در هر سنی ظاهر شود، اما بیشتر اوقات این تومورها یا زنان جوان و خانم های میانسال یا مردان بالای 50 سال هستند. اگر هر چنداگر یکی از بستگان نزدیک از چنین بیماری بدخیم رنج می برد، احتمال ایجاد آن بسیار بیشتر است. مهمترین ارتباط در مطالعه آمار با بیماریهایی که در والدین، فرزندان، خواهران و برادران ایجاد شده بود، مشاهده شد.
درباره عوامل: توجه مستمر
همانطور که مشاهدات نشان داده است، اشکال مختلف سرطان تیروئید افرادی را تهدید می کند که به اندازه کافی غذا نمی خورند و مقدار ید لازم برای فرد را با غذا دریافت نمی کنند. خطرات با رد کامل چنین تغذیه ای، و با حذف جزئی محصولات، همراه با خطر کمبود ریز مغذی ها همراه است..
رابطه دیگری با قرار گرفتن در معرض تابش شناسایی شده است. اگر فردی قبلاً برای یک فرآیند بدخیم تحت درمان قرار گرفته باشد، و به عنوان بخشی از دوره تحت پرتو درمانی قرار گرفته باشد، احتمال آسیب شناسی تیروئید افزایش می یابد.

آیا می توانم به شما هشدار دهم
از آنجایی که در بیشتر موارد نمی توان علل دقیق بیماری را مشخص کرد، پیشگیری از سرطان تیروئید دشوار است. پزشکان راه ها و روش هایی را نمی دانند که می تواند خطر ابتلا به یک بیماری بدخیم را به طور کامل از بین ببرد. توصیه های عمومی برای کاهش خطرات برای یک فرد خاص ایجاد شده است. مشاهدات نشان داده است که اگر فردی به طور منظم ورزش کند و سبک زندگی فعال و سالمی داشته باشد، کمتر است. به همان اندازه مهم است که به درستی غذا بخورید، به شیوه ای متعادل، مصرف عناصر ضروری و ویتامین ها را به بدن کنترل کنید.
پیشگیری از سرطان تیروئید مستلزم رد کامل هر گونه عادت بد است.برای به حداقل رساندن خطرات برای خود، باید میزان ید را در بدن کنترل کنید. برای حفظ آن می توانید رژیم غذایی را مرور کنید، با پزشک مشورت کنید تا مناسب بودن مصرف مکمل های غذایی خاص را تعیین کنید.
درباره فرمها
انواع مختلفی از سرطان تیروئید وجود دارد. طبقه بندی بر اساس نوع ساختارهای سلولی است که از آن ناحیه پاتولوژیک تشکیل شده است. پارامتر مهم دیگر تمایز است. هنگام تعیین ویژگی های مورد، میزان شیوع باید بررسی شود.
سه نوع تمایز وجود دارد: زیاد، متوسط و کم. هرچه این پارامتر کمتر باشد، سرعت انتشار سریعتر خواهد بود. فرآیندهای پاتولوژیک با تمایز ضعیف پیش آگهی بدتری دارند زیرا درمان آنها دشوار است.

انواع: جزئیات بیشتر
بیشتر شکل پاپیلاری بیماری تشخیص داده می شود. به طور متوسط 80٪ از بیماری های انکولوژیک غده مورد نظر را تشکیل می دهد. تقریباً در 8 تا 9 نفر از هر ده مورد، این روند فقط به یک قسمت از اندام گسترش می یابد. تا 65 درصد با گسترش فراتر از آن همراه نیست. تشخیص متاستاز در سیستم لنفاوی تقریباً در یک مورد از هر سه مورد انجام می شود. شکل پاپیلاری به آرامی پیشرفت می کند. پیش آگهی نسبتاً خوب است زیرا بیماری قابل درمان است.
هر دهمین بیمار مبتلا به سرطان اندام مبتلا به سرطان تیروئید فولیکولی تشخیص داده می شود. پیش آگهی در این مورد نیز نسبتاً خوب است. احتمال گسترشروند روی سایر اندام ها بیش از 10٪ تخمین زده می شود. بیشتر اوقات این نوع آسیب شناسی در زنانی مشاهده می شود که در بدن آنها کمبود ید وجود دارد.
ادامه موضوع
گاهی اوقات، هنگامی که به سرطان تیروئید مشکوک می شود، پزشکان در مورد احتمال یک فرآیند پاتولوژیک از نوع مدولاری صحبت می کنند. این به طور متوسط در 4٪ از بیماران مبتلا به انکولوژی اندام مشاهده می شود. تا 70٪ با متاستاز به گره های منطقه ای سیستم لنفاوی همراه است. هر سوم فرد به سیستم اسکلتی، بافت ریه ها و کبد گسترش یافته است.
شیوع فرم آناپلاستیک ۲ درصد تخمین زده می شود. این قالب تهاجمی ترین در نظر گرفته می شود. تمایل دارد به سرعت به سیستم لنفاوی و بافت های دهانه رحم گسترش یابد. برای بسیاری از افراد، ریه ها در مرحله تشخیص تحت تاثیر قرار گرفته اند. بیشتر اوقات، این بیماری فقط در مرحله چهارم رشد قابل تشخیص است.

گام به گام
مانند هر بیماری انکولوژیک دیگری، بیماری مورد بررسی چندین مرحله دارد. سیستم کلینیکی پذیرفته شده را در نظر بگیرید. بر اساس آن موردی به مرحله اول ارجاع می شود که ابعاد آن از یک سانتی متر بیشتر نباشد، فقط بافت های خود غده پوشیده شده است. مرحله دوم با رشد تا 4 سانتی متر همراه است، بنابراین غده تغییر شکل می دهد. انتشار به غدد لنفاوی مجاور (فقط در یک طرف گردن) امکان پذیر است. این مرحله با اولین علائم همراه است - گردن متورم می شود، صدا خشن می شود.
مرحله 3 سرطان تیروئید با گسترش فرآیند به خارج از اندام اولیه همراه با ضایعات مشخص می شود.سیستم لنفاوی در دو طرف گردن. آسیب شناسی شروع کننده درد است. مرحله چهارم با ضایعات ثانویه همراه است که به سیستم های اسکلتی عضلانی، تنفسی و سایر سیستم ها گسترش می یابد..
چگونه مشکوک باشیم
علائم سرطان اولیه تیروئید معمولاً ظاهر نمی شوند. در مرحله اول، بیماری فقط به عنوان بخشی از یک معاینه پیشگیرانه تخصصی قابل مشاهده است. اولین تظاهرات کم و بیش قابل توجه زمانی دیده می شود که آسیب شناسی به سطح دوم یا سوم رسیده باشد. علائم نزدیک به انواع تشکیلات خوش خیم است، بنابراین تشخیص پیچیده است. برای تعیین دقیق اینکه چه چیزی باعث شروع تظاهرات شده است، لازم است معاینه جامع در یک کلینیک تخصصی انجام شود. توصیه می شود اگر تورم در نزدیکی غده ایجاد شده است، مهر و موم احساس می شود، به متخصص مراجعه کنید. اگر غدد لنفاوی دهانه رحم بزرگتر از حد طبیعی شدند، صدا اغلب خشن است و بلعیدن آن دشوار است، توصیه می شود با یک متخصص تماس بگیرید. یکی از علائم بالقوه این روند، تنگی نفس است. درد در گردن می تواند نشانه سرطان باشد.

چگونه روشن کنیم
در صورت مشکوک بودن به بیماری بدخیم، بیمار برای معاینه آزمایشگاهی و ابزاری جامع اعزام می شود. اقدامات تشخیصی توسط متخصص غدد انتخاب می شود. ابتدا یک تاریخچه پزشکی جمع آوری می کنند، وضعیت غدد لنفاوی، غده تیروئید را با لمس مطالعه می کنند. در مرحله بعد، فرد برای نمونه گیری خون به آزمایشگاه فرستاده می شود تا کیفیت آن از طریق پانل هورمونی مشخص شود. TSH برای سرطان تیروئید یا بالاترنام ها، یا به طور قابل توجهی پایین تر. تولید سایر هورمون ها اصلاح می شود. نقض غلظت مواد فعال در سیستم گردش خون نشانه روشنی از سرطان نیست، اما ممکن است نشان دهنده آن باشد.
یک معاینه به همان اندازه مهم، آزمایش خون برای تعیین محتوای نشانگرهای انکولوژیک است. اینها مواد خاصی هستند که مشخصه یک فرآیند بدخیم خاص هستند.
ادامه تحقیق
بیمار باید برای سونوگرافی فرستاده شود. مطالعه با استفاده از سونوگرافی به شما امکان می دهد وضعیت اندام و غدد لنفاوی اطراف را ارزیابی کنید. در نتیجه، پزشک می داند که ابعاد غده چیست، آیا تشکیل پاتولوژیک در آن وجود دارد، چقدر بزرگ است. سلول های تغییر یافته پاتولوژیک از ناحیه شناسایی شده برای بیوپسی گرفته می شود. این روش نیاز به بی حسی موضعی دارد. برای بیوپسی از یک سوزن ظریف استفاده می شود. سونوگرافی به شما امکان می دهد دقت انتخاب محل برای به دست آوردن سلول ها را کنترل کنید. نمونه های آلی برای ارزیابی به آزمایشگاه فرستاده می شوند. بر اساس نتایج مطالعه، پزشک متوجه خواهد شد که تفاوت های ظریف ساختار چیست، روند بدخیم چقدر است و همچنین تمایز را تعیین می کند.
پس از معاینه اولیه، بیمار برای عکسبرداری از قفسه سینه فرستاده می شود. یک جایگزین توموگرافی کامپیوتری است. این روش به تعیین وجود یک فرآیند تومور ثانویه در سیستم تنفسی کمک می کند. برای حذف متاستازهای مغزی، MRI تجویز می شود. برای ارزیابی وجود متاستاز در بدن، PET-CT نشان داده شده است. این فناوری به شناسایی کانونهای پاتولوژیک تا قطر یک میلیمتر کمک میکند.

چگونه مبارزه کنیم
پس از تکمیل تشخیص و تعیین تمام ویژگی های فرآیند، پزشکان برنامه درمانی مناسب را انتخاب می کنند. آنها ممکن است جراحی، دارو و دوره پرتودرمانی را توصیه کنند. یک رویکرد معمولی عملیاتی است که طی آن ساختارهای سلولی پاتولوژیک حذف می شوند. دو روش اصلی عمل وجود دارد، انتخاب به نفع یک روش خاص به دلیل گسترش بیماری است. در صورت نیاز به برداشتن تنها بخشی از غده، لوبکتومی تجویز می شود. در صورت نیاز به برداشتن کامل بافت های غده یا ناحیه وسیع آن، عمل تیروئیدکتومی تجویز می شود. اگر فرآیندهای بدخیم نه تنها غده، بلکه غدد لنفاوی مجاور را نیز پوشانده باشند، باید آنها را نیز برداشت.
درباره عملیات
عملیات را می توان به روش باز انجام داد. بافت ها به صورت افقی روی گردن بریده می شوند. طول برش می تواند تا هشت سانتی متر باشد. برای بیمار، مزیت اصلی این رویکرد هزینه مقرون به صرفه رویداد است. برخی از معایب وجود داشت، زیرا ردپای بزرگی پس از عمل باقی می ماند.
یک گزینه مدرن تر کمک با دوربین فیلمبرداری است. برای انجام این کار، یک برش سه سانتیمتری کافی است که از طریق آن یک لوله با تجهیزات ویدئویی و یک چاقوی جراحی که بر روی تشعشعات اولتراسونیک کار میکند وارد بدن میشود. در نتیجه، جای زخم چندان قابل توجه نخواهد بود، اما رویداد بسیار پیچیده و گران است، هر کلینیک تجهیزات لازم برای اجرای آن را ندارد.
روش عملیاتی حتی گرانتر و قابل اعتمادتر، روباتیک است. برشی در زیر بغل ایجاد می شود که از طریق آن دارو به بدن تزریق می شود.یک ربات خاص که تمام اعمال جراحی را انجام می دهد. پس از چنین عملی، همه چیز بدون هیچ اثری قابل مشاهده برای چشم بهبود می یابد.