بیماری های خونی گروه بزرگ و متنوعی از سندرم ها را تشکیل می دهند که بر خلاف ترکیب کمی و کیفی خون شکل می گیرند. همه آنها بر اساس آسیب به هر یک از اجزای خون سیستماتیک می شوند. بیماری های هماتولوژیک به سه گروه اصلی تقسیم می شوند:
- آسیب شناسی که با کاهش سطح هموگلوبین مشخص می شود؛
- هموبلاستوز؛
- هموستازیوپاتی.
کم خونی مقاوم به درمان یکی از انواع کم خونی است که با اختلال در بلوغ سلول های زایای قرمز مشخص می شود.
سندرم میلودیسپلاستیک - چیست؟
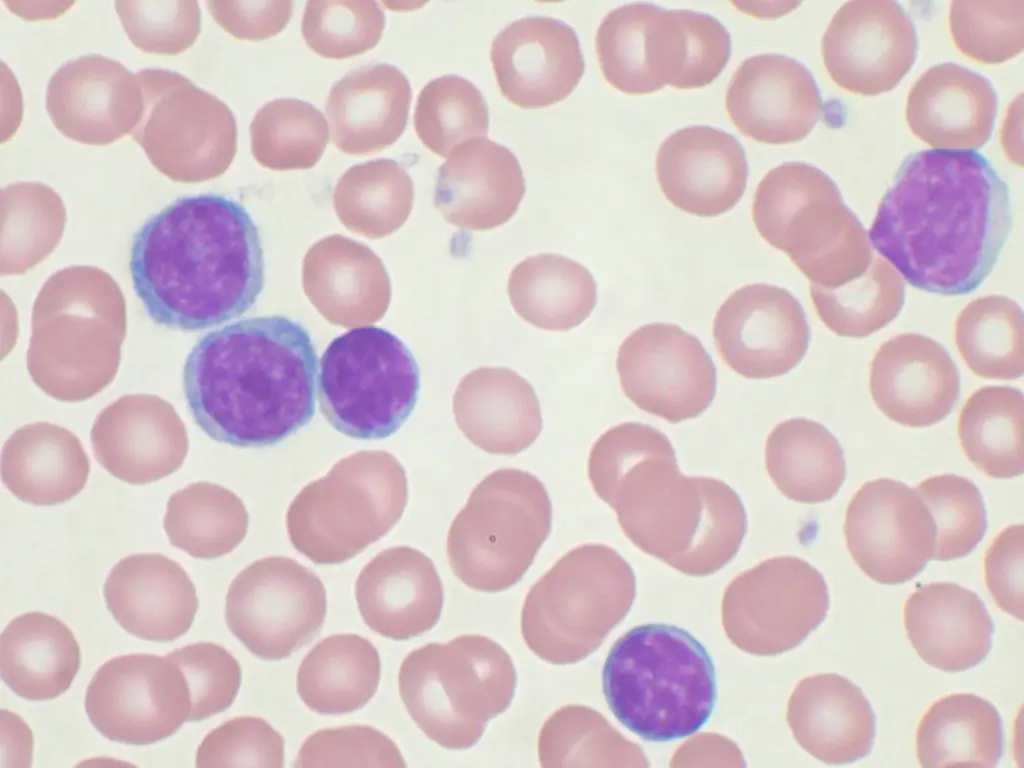
گروهی از بیماری ها و شرایط با اختلال در تشکیل گلبول های قرمز، مونوسیت ها، پلاکت ها، گرانولوسیت ها در بافت میلوئید (خون سازی میلوئید) با احتمال بالای ایجاد تومور.ضایعات سیستم خونساز در پزشکی سندرم میلودیسپلاستیک (MDS) نامیده می شود.
علائم بالینی در این مورد مانند کم خونی است، وضعیتی که با کاهش سطح گرانولوسیت های نوتروفیل در خون و ترومبوسیتوپنی مشخص می شود. این بیماری در افراد بالای 60 سال شایع تر است و مردان نسبت به زنان بیشتر مستعد ابتلا به آن هستند. با این حال، اخیراً "جوان سازی" این بیماری وجود داشته است. هماتولوژیست ها دلیل آن را بدتر شدن وضعیت محیطی می دانند.
یکی از بیماری های گروه سندرم میلودیسپلاستیک، کم خونی مقاوم به درمان است. این آسیب شناسی، مانند سایر MDS ترکیبی، به بیماری های خونی اشاره دارد که با سیتوپنی (کاهش سطح نوع خاصی از سلول در خون) و تغییرات پاتولوژیک در مغز استخوان مشخص می شود.
طبقه بندی سندرم میلودیسپلاستیک
تغییراتی در طبقه بندی بین المللی بیماری ها ایجاد شد که بر بیماری های هماتولوژیک نیز تأثیر گذاشت. سیستم سازی مشابه آنچه قبلا توسط WHO پیشنهاد شده است، اما از نظر تعداد گزینه ها برای تعریف بیماری ها با FAB متفاوت است:
- D46.0 - کم خونی مقاوم به درمان بدون سیدروبلاست.
- D46.1 - RA با سیدروبلاست های حلقه دار. سلول های خونی نابالغ در خون یافت نمی شوند.
- D46.2 - کم خونی مقاوم به درمان با بلاست های اضافی 1. در آزمایش خون، سیتوپنی، مونوسیت های اضافی، اجسام اوئر وجود ندارد.
- D46.3 - کم خونی مقاوم به درمان (RA) با انفجارهای زیاد همراه با تغییر شکل.
- D46.4 - RA نامشخص.
- D46.5 - سیتوپنی نسوز با چند خطیدیسپلازی.
- D46.6 - سندرم میلودیسپلاستیک مرتبط با حذف 5q.
- D46.7 - سایر سندرم های میلودیسپلاستیک.
- D46.9 - سندرم میلودیسپلاستیک، نامشخص.
ویژگی های کم خونی مقاوم به درمان
Refractorius در لاتین به معنای "غیر پذیرنده"، "غیرقابل تحمل" است. این بیماری متعلق به هماتولوژیک است و با نقض رشد یک میکروب گلبول قرمز در خون تولید شده توسط مغز استخوان مشخص می شود. در سندرم کم خونی مقاوم، ابتدا محتوای گلبول های قرمز خون کاهش می یابد و سپس بقیه سلول ها، اندام خون ساز مسئول خون سازی تحت تاثیر قرار می گیرند.
خطر اصلی پاتولوژی این است که قابل درمان بر اساس استفاده از داروهای حاوی آهن نیست. این نوع کم خونی اغلب تقریباً بدون علامت است و در تشخیص سایر آسیب شناسی ها تشخیص داده می شود. این بیماری به سرعت پیشرفت می کند و منجر به ایجاد لوسمی حاد می شود.
کم خونی مقاوم به درمان با انفجار اضافی
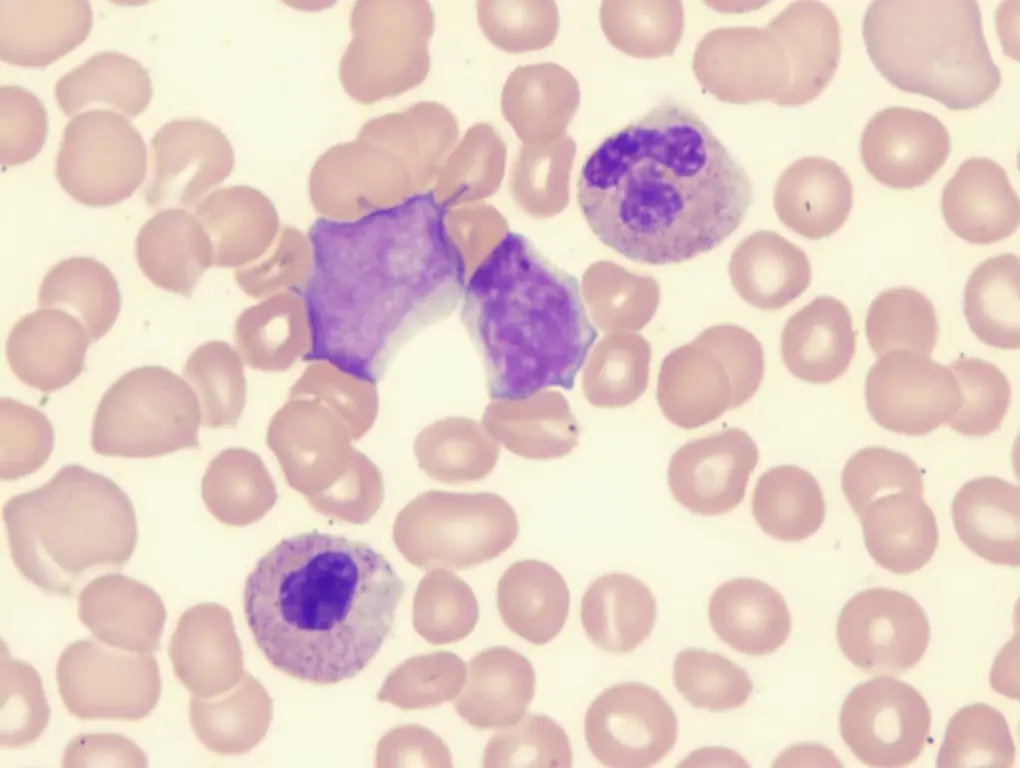
بر اساس آمار، حدود 1015000 نفر با تشخیص مشابه وجود دارد.این بیماری بیشتر در مردان 80-75 ساله و در زنان 73-79 ساله دیده می شود. آسیب شناسی به دو نوع تقسیم می شود:
- RAIB-1 - با سیتوپنی، افزایش تعداد مونوسیت ها در خون مشخص می شود. آخال های پروتئین قرمز میله ای شکل در سیتوپلاسم مونوسیت ها (جسم اور) شناسایی نمی شوند. مغز استخوان دیسپلازی یک رده سلولی، بلاست ها (سلول های خونی نابالغ) را نشان می دهد.حدود 5-19%.
- RAIB با تغییر شکل - آزمایش خون نشان دهنده افزایش محتوای مونوسیت ها است، اجسام اوئر شناسایی می شوند. محتوای انفجار حدود 30٪ است. در مغز استخوان، دیسپلازی چندین رده سلولی به طور همزمان مشاهده می شود. این الگو به ایجاد لوسمی میلوئید حاد کمک می کند.
میزان مرگ و میر ناشی از این آسیب شناسی حدود 11% است.
علل پاتولوژی
علل دقیق ایجاد این بیماری هنوز شناسایی نشده است. دو نوع از این سندرم وجود دارد و عوامل خطر برای هر یک از آنها مشخص شده است.
اولیه (ایدئوپاتیک) تقریباً در 90٪ موارد تشخیص داده می شود. عوامل خطر:
- سیگار کشیدن.
- بیش از سطح تابش.
- اقامت در یک منطقه نامطلوب زیست محیطی.
- استنشاق منظم بخارات بنزین، حلالهای آلی، آفتکشها.
- نروفیبروماتوز مادرزادی Recklinghausen (تشکیل تومورها از بافت عصبی).
- کم خونی ارثی فانکونی.
- سندرم داون.
نوع ثانویه کم خونی مقاوم به درمان (MDS) در 20 درصد موارد رخ می دهد و در هر سنی ممکن است ایجاد شود. دلایل اصلی توسعه:
- شیمی درمانی یا رادیوتراپی.
- استفاده طولانی مدت از گروه های خاصی از داروها: سیکلوفسفات ها، آنتراسایکلین ها، مهارکننده های توپوایزومراز، پودوفیلوتوکسین ها.
نوع ثانویه با مقاومت بالا به درمان و احتمال بالای ابتلا به لوسمی حاد و در نتیجه پیش آگهی نامطلوب مشخص می شود.
چگونه بیماری را شناسایی کنیم؟

اغلب، آسیب شناسی بدون هیچ علامتی ایجاد می شود، که شروع درمان را در مراحل اولیه و در اشکال خفیف دشوار می کند. به عنوان یک قاعده، کم خونی مقاوم به درمان در طول معاینه معمول بیمار تشخیص داده می شود.
اما هنوز هم می توان بیماری را در مراحل اولیه تشخیص داد. اولین علائم آن شباهت زیادی با تظاهراتی دارد که در پاتولوژی های کبدی، بیماری های خود ایمنی و هر کم خونی دیگری رخ می دهد. این موارد عبارتند از:
- رنگ پریدگی، شفافیت پوست بخصوص روی صورت.
- ضخیم شدن بیش از حد لایه شاخی اپیدرم در آرنج و زانو.
- تشکیل هماتوم که مدت زیادی طول می کشد تا برطرف شود.
- ترک های دائمی در مخاط دهان.
- ناخن های شکننده.
- تغییر در بو و طعم: اعتیاد به بوهای تند، میل به خوردن خاک، گچ.
- خستگی.
- سارس مکرر با دوره شدید.
در صورت تجربه این علائم، باید با پزشک مشورت کنید.
تظاهرات بالینی پاتولوژی شدید

تصویر بالینی کم خونی شامل دو مرحله است: سرکوب خون مزمن و مرحله شدید (نهایی).
تظاهرات زیر در افسردگی همگانی مشاهده می شود:
- افزایش قابل توجه دما، تب.
- خرابی شدید.
- احساس ناخوشایند عمومی.
- کاهش وزن.
- افزایش اندام های داخلی: طحال، کبد.
- غدد لنفاوی متورم و دردناک.
چنین شرایطی طولانی و با پریود هستندبهبودی.
علائم کم خونی مقاوم به درمان (سندرم میلودیسپلاستیک) مانند لوسمی حاد است. این بیماری به سرعت توسعه می یابد. یکی از ویژگی های آن تشخیص انفجار در آزمایش خون است. این بیماری با علائم زیر همراه است:
- هماتوم، حتی با کبودی های جزئی.
- خونریزی لثه.
- ویت لثه.
- جابجایی دو چشمی کره چشم.
- فرآیندهای التهابی مکرر مداوم در نازوفارنکس.
- خروپ کردن خراش ها، زخم های کوچک.
- درد در ستون فقرات.
در بیماران مسن، بیماری های ثانویه رخ می دهد، سیستم قلبی عروقی اغلب تحت تأثیر قرار می گیرد. بیماران هنگام راه رفتن در اندام تحتانی درد دارند.
اقدامات تشخیصی
در اولین علائم مشکوک، باید با پزشک مشورت کنید. تشخیص "سندرم میلودیسپلاستیک" یا "کم خونی مقاوم به درمان با بلاست های اضافی" تنها پس از گذراندن یک سری آزمایشات آزمایشگاهی انجام می شود. آنها عبارتند از:
- آنالیز بالینی خون محیطی.
- مطالعات سیتولوژیک آسپیراسیون مغز استخوان.
- Trepanobiopsy برداشتن بیومواد از مغز استخوان با سوراخ کردن استخوان درشت نی است.
- آزمایش سیتوژنتیک. آزمایش برای ناهنجاری های کروموزومی ضروری است.
بسته به تصویر بالینی بیماری، اقدامات تشخیصی اضافی ممکن است تجویز شود:
- سونوگرافی شکم.
- Esophagogastroduodenoscopy از دستگاه گوارش.
- آنالیز برای نشانگرهای تومور خاص.
روش های درمانی
انتخاب درمان کم خونی مقاوم به درمان با توجه به شدت تظاهرات بالینی و نتایج آزمایشات آزمایشگاهی تعیین می شود. رژیم های درمانی کاملاً پیچیده هستند و توسط پزشک تعیین می شوند. بیمارانی که انفجارهای کمی دارند در خطر کم هستند. آنها تحت درمان جایگزین و نگهدارنده قرار می گیرند و می توانند یک زندگی تقریباً عادی داشته باشند. رژیم درمانی تقریبی به شرح زیر است:
- در شرایط ساکن، مشاهده انجام می شود. وظیفه اصلی: حفظ سطح طبیعی هموگلوبین و جلوگیری از ایجاد سندرم کم خونی. بیمار در حال دریافت گلبول های قرمز اهدایی است.
- در کم خونی شدید، داروهایی تجویز می شوند که به بازیابی پروتئین حاوی آهن کمک می کنند: Exjade، Desferol.
- برای جلوگیری از تهاجم ایمنی به مغز استخوان، لنالیدومید همراه با گلوبولین آنتی مونوسیتیک و سیکلوسپورین استفاده می شود.
- هنگامی که بیماری های عفونی شناسایی می شوند، بسته به پاتوژن و مقاومت آن، داروهای ضد باکتری تجویز می شوند.
- در صورت لزوم، پیوند مغز استخوان را انجام دهید.
پیشبینی
پیش آگهی کم خونی مقاوم به درمان (سندرم میلودیسپلاستیک) به تصویر بالینی، پاسخ بدن به درمان و به موقع بودن درخواست کمک پزشکی بستگی دارد. نتیجه بیماری با توجه به شدت آن تعیین می شودکمبود برخی سلولها، وجود و مشخصات ناهنجاریهای کروموزومی، تعداد بلاستها و تمایل آنها به ایجاد در خون و مغز استخوان.
پیشگیری

با توجه به این واقعیت که ماهیت، شرایط و مکانیسم های توسعه آسیب شناسی هنوز به طور کامل بررسی نشده است، نام بردن روش های پیشگیری موثر تقریبا غیرممکن است. پزشکان توصیه می کنند که به توصیه های بهداشتی زیر پایبند باشید:
- رژیم غذایی متعادل بخورید.
- غذاهای سرشار از آهن را در رژیم غذایی خود بگنجانید.
- بیشتر در فضای باز بمانید.
- عادات بد، به ویژه سیگار کشیدن را کنار بگذارید.
- هنگام کار با آفت کش ها یا حلال های آلی از تجهیزات محافظ استفاده کنید.
کم خونی مقاوم به درمان یک بیماری خونی خطرناک است که به انکولوژی تبدیل می شود. برای جلوگیری از مراحل شدید بیماری و عواقب جدی، لازم است به طور منظم معاینه معمول انجام شود. اگر آسیب شناسی تشخیص داده شود، لازم است دوره درمان تکمیل شود، برای بسیاری از بیماران این نه تنها به بهبود، بلکه به افزایش عمر کمک می کند.







